Хронический гастрит
 |
 |
 |
Содержание
- Почему возникает хронический гастрит
- Патогенез хронического гастрита
- Симптомы хронического гастрита
- Диагностика хронического гастрита
- Особенности течения стадий и форм хронического гастрита
- Осложнения хронического гастрита
- Как лечить хронический гастрит
- Лечение гастритов с секреторной недостаточностью
- Лечение гастритов с повышенной и сохраненной секрецией
Хронический гастрит (ХГ) — заболевание с хроническим рецидивирующим течением, в основе которого лежит воспалительное, дистрофическое, дисрегенераторное поражение слизистой оболочки желудка, сопровождающееся нарушением его секреторной, моторно-эвакуаторной и инкреторной функции.
Это самое распространенное заболевание желудочно-кишечного тракта (35% всех случаев) и наиболее часто встречающееся заболевание желудка (85% наблюдений). ХГ болеют до 50% взрослого населения. 2/3 больных ХГ имеют признаки поражения других органов пищеварения, когда гастрит является их причиной или следствием.
Среди пациентов с одинаковой частотой встречаются и мужчины, и женщины. Данное заболевание выявляется у людей различных возрастных категорий, но у молодых наиболее распространен вариантом является хронический гастрит типа В, у пожилых — типа А.
В структуре хронических гастритов 70% приходится на гастриты, ассоциированные с Helicobacter pylori (тип В), 15—18% — на аутоиммунный хронический гастрит (тип А), около 10% — на гастриты, ассоциированные с нестероидными противовоспалительными средствами, менее 5% составляют рефлюкс-гастриты (тип С) и до 1% приходится на редкие формы ХГ (лимфоцитарный, эозинофильный, Крона и др.).
Почему возникает хронический гастрит
Хронический гастрит является результатом воздействия на организм одного или нескольких повреждающих этиологических факторов, если при этом защитные саногенетические механизмы организма оказываются недостаточными. Условно факторы, предрасполагающие к развитию ХГ, разделяются на экзогенные (внешние) и эндогенные (внутренние).
Среди экзогенных факторов наибольшее значение имеют алиментарные погрешности: нерегулярное питание, отсутствие стабильного пищевого ритма с рациональным распределением суточного калоража на 3—5 приемов; нарушение условий приема пищи — еда второпях, неполное прожевывание пищи; погрешности кулинарной обработки — злоупотребление сильно обжаренной, копченой, очень горячей или холодной пищей, продуктами грубой консистенции, с низким содержанием влаги; злоупотребление пищевыми стимуляторами желудочной секреции — перцем, приправами, пряностями, поваренной солью, уксусом, другими консервантами и синтетическими пищевыми добавками, крепким кофе, чаем, газированными напитками, и т.д. При склонности к пищевой аллергии повреждающее действие оказывают пищевые аллергены — цитрусовые, земляника, яйца, шоколад, рыба.
Определенное значение в этиологии ХГ имеют систематическое употребление алкоголя и особенно его суррогатов, а также активное и пассивное курение.
Длительное систематическое употребление некоторых лекарственных препаратов, особенно нестероидных противовоспалительных (индометацина, бутадиена, ацетилсалициловой кислоты), сульфаниламидов, некоторых антибиотиков, препаратов резерпина и наперстянки, оказывает повреждающее действие на слизистую оболочку желудка, может спровоцировать развитие ХГ.
Токсические, ирритативные и коррозивные воздействия на слизистую оболочку желудка оказывают некоторые профессиональные факторы: хлопковая, металлическая, силикатная, угольная пыль, пары кислот и щелочей, работа в горячих цехах, контакт с продуктами синтетической химии.
Роль инфекционно-токсического фактора в этиологии ХГ раньше считалась ничтожной — в кислой среде желудка погибает большинство микроорганизмов. Однако в 1983 г. был открыт особый вид бактерий — кампилобактероподобных микроорганизмов, спиралевидных грамотрицательных бактерий, способных колонизировать слизистую оболочку желудка. Кампилобактеры (или хеликобактеры) с помощью жгутиков прикрепляются к эпителиальным клеткам слизистой желудка, вызывая их гибель, разрушают защитный слой пристеночной слизи, нарушают межклеточные контакты, проникают вглубь желудочных желез. Бактерии защищены от воздействия желудочного сока «облаком» аммиака, т.к. постоянно выделяют уреазу, расщепляющую мочевину пищи (рис. 2).
Первоначально кампилобактеры заселяют антральный отдел желудка, в последующем происходит колонизация фундального отдела — антрокардиальная экспансия. Эпидемиология кампилобактерных инфекций недостаточно изучена, известно, что определенную роль играют употребление непастеризованного молока, курение, возможен фекально-оральный путь передачи.
Введение культуры геликобактеров в желудок добровольцам приводит к воспалительным изменениям слизистой желудка и гиперхлоргидрии. Длительное персистирование бактерий приводит к хронизации процесса.
Кампилобактеры могут определяться и у здоровых людей (4—6%). Возникновение ХГ при кампилобактерных инфекциях зависит от вирулентности микроорганизмов, особенностей общей и местной иммунной реактивности человека. Решающую роль кампилобактеры играют в формировании антрального гастрита типа В — обнаруживаются у 96—99% больных. Инфекционный фактор практически не имеет значения при хронических гастритах типа А и рефлюкс-гастритах (тип С).
Среди эндогенных этиологических факторов хронических гастритов наибольшее значение имеют заболевания органов пищеварения — печени, желчного пузыря, поджелудочной железы, двенадцатиперстной кишки, кишечника, вследствие возникновения патологических висцеро-висцеральных рефлексов, нарушения обмена гастроинтестинальных гормонов и биоактивных веществ, нарушения регионарного кровотока, гематогенных инфекционно-токсических воздействий. Портальная гипертензия и печеночно-клеточная недостаточность, как правило, сопровождаются атрофическим ХГ. Дуоденогастральный рефлюкс, при котором в желудок забрасывается дуоденальное содержимое с высокой концентрацией детергентов (желчных кислот, лизолецитина), разрушает слизистый барьер желудка, приводит к развитию атрофического гастрита.
Нервно-эндокринные заболевания гипофиза, надпочечников, щитовидной, паращитовидных, поджелудочной желез приводят к грубым трофическим нарушениям и ХГ.
Гипоксемические ХГ развиваются у больных с выраженной и стойкой легочной и легочно-сердечной недостаточностью: хронический венозный стаз и гипоксия слизистой оболочки желудка приводят к ее атрофии при незначительной воспалительной инфильтрации.
Элиминационные ХГ возникают при выделении из крови через слизистую оболочку желудка эндогенных токсинов при хронической почечной недостаточности с азотемией, декомпенсированном сахарном диабете с кетонемией, подагре.
Развиваются ХГ также у больных с железодефицитными и В12-фолиеводефицитными анемиями.
Установлено, что существует определенный генетический фактор А, который наследуется по аутосомно-доминантному типу и отвечает за быстрое Прогрессирование атрофического гастрита тела желудка, нередко сочетающегося с пернициозной анемией. В крови и желудочном соке больных, страдающих атрофическим гастритом тела желудка и мегалобластической анемией, Имеются два типа аутоантител: антитела к внутреннему фактору, блокирующие его связывание с витамином В12, и антитела к липопротеиду микроворсинок секреторных канальцев париетальной клетки.
Нередко хронический атрофический гастрит тела желудка и пернициозная анемия, в основе которых лежит аутоиммунный феномен, сочетаются с другими заболеваниями, имеющими аутоиммунную природу: тиреоидитом Хашимото, сахарным диабетом I типа, витилиго, гипогаммаглобулинемией и др.
С аутоиммунными феноменами связывают также гипертиреоидизм, сочетающийся с атрофическим гастритом, протекающим с гипоахлоргидрией, гипотиреоидизм, сочетающийся с хроническим гастритом с гистаминрезистентной ахлоргидрией, при котором обнаруживаются антипариетальные аутоантитела.
Хронический активный поверхностный гастрит, протекающий с инфильтрацией слизистой оболочки желудка, с большим количеством лимфоцитов, классифицируют как лимфоцитарный гастрит. Хеликобактеры при нем выявляются очень редко, но этиологически его связывают с инфекцией по принципу саногенеза.
Патогенез хронического гастрита
Несмотря на многообразие предрасполагающих этиологических факторов, ХГ возникает только при неэффективности эндогенных механизмов защиты слизистой оболочки желудка. Основным фактором саногенеза желудка является цитопротекция — сохранение целостности слизистой оболочки желудка при активной секреции и моторике желудка. Механизм цитопротекции состоит из нескольких компонентов.
• Слизистый барьер желудка — пристеночная слизь, щелочные компоненты желудочного сока, поверхностный эпителий. При несостоятельности одного или нескольких механизмов защиты возникает повреждение слизистой оболочки желудка.
• Высокая регенераторная активность эпителиоцитов, обеспечивающая физиологическое обновление слизистой желудка в течение 3—6 дней.
• Развитое регионарное кровоснабжение желудка, вызывающее адекватную оксигенацию и «вымывание» ионов водорода.
• Защитные гуморальные факторы — простагландины, соматостатин, эпидермальный фактор роста.
При экзогенных формах ХГ основную роль в становлении заболевания играет воспалительная реакция слизистой оболочки желудка на альтерацию — инфильтрация лейкоцитами гранулоцитарного ряда, некроз шейных отделов желудочных желез. Дисрегенераторные и дегенеративные изменения слизистой желудка присоединяются позже.
При ХГ эндогенного происхождения первичным является нарушение координации между процессами пролиферации и дифференциации клеток слизистой оболочки желудка — количество высокодифференцированных клеток (обкладочных, главных) резко уменьшается, основную массу слизистой желудка составляют незрелые малодифференцированные слизеобразующие клетки, наблюдается дистрофия, атрофия, метаплазия слизистой оболочки желудка.
В настоящее время выделяют два основных патогенетических варианта ХГ: тип А и тип В. Эти варианты отличаются не только по патогенезу, но и по клиническим проявлениям, характеру секреторных и моторно-эвакуаторных нарушений, прогнозу, требуют разных терапевтических подходов.
По этиопатогенетическому признаку выделяют шесть типов гастрита:
1) аутоиммунный (тип А);
2) бактериально обусловленный (тип В);
3) смешанный (тип А и В);
4) химико-токсически индуцированный (тип С);
5) лимфоцитарный;
6) особые формы.
Патогенез ХГ нельзя считать окончательно и полностью изученным. Неоднозначна оценка роли кампилобактеров — возможно, бактерии являются не патогенами, а компенсалами, поражающими уже ранее измененную слизистую желудка. Предлагается гастрогенная теория ХГ — атрофические изменения гастринпродуцирующих G-клеток обусловливают гипогастринемию, следствием которой являются атрофические процессы в теле желудка и гипосекреция.
Научная информация о патогенезе ХГ постоянно обновляется, она имеет не только теоретическое, но и практическое значение — знание основных патогенетических звеньев лежит в основе эффективного лечения.
Симптомы хронического гастрита
Клинические проявления ХГ могут быть представлены болевым и диспепсическим синдромами (вариантами последнего является синдром желудочной диспепсии, синдром ацидизма и кишечный синдром), астеновегетативным синдромом, синдромом кардиоваскулярных нарушений.
Характер клинических проявлений определяется выраженностью воспалительных и дистрофических изменений слизистой оболочки желудка, секреторными и моторно-эвакуаторными нарушениями, дисфункцией смежных органов. Иногда ХГ протекает без выраженных клинических проявлений, латентно.
1. Болевой синдром при ХГ типа А боли обусловлены растяжением стенок желудка, раздражением пищей слизистой желудка; имеют тупой, ноющий характер, сопровождаются ощущением тяжести, давления, распираний в подложечной области или верхней половине живота. Появляются вскоре после еды, имеют монотонный, продолжительный характер, не иррадиируют. Характерно уменьшение болей после приема обволакивающих препаратов; как правило, не эффективны холинолитики, спазмолитики.
Боли при антральном хроническом гастрите типа В обусловлены повторяющимися спазмами гладкомышечных элементов желудка преимущественно пилороантральной области. Развивающаяся вследствие этого ишемия стенки желудка вызывает интенсивные, приступообразные боли, которые локализуются в эпигастральной, пилородуоденальной областях. Типичны поздний характер болей (через 1,5—2 часа после еды) и высокая эффективность холинолитиков, спазмолитиков, антацидов. В целом болевой синдром напоминает таковой при язвенной болезни двенадцатиперстной кишки, но имеет меньшую интенсивность, отсутствует иррадиация болей и ночной характер болевых приступов.
Характер болевого синдрома изменяется при развитии осложнений: при перигастрите или выраженном гастроптозе боли усиливаются при ходьбе или тряской езде, а ослабевают в положении лежа.
2. Диспепсический синдром. Снижение секреторной и кислотообразующей функции желудка клинически проявляется синдромом желудочной диспепсии и кишечным синдромом.
Синдром желудочной диспепсии. Характерно снижение аппетита, неприятный привкус во рту, отрыжка, тошнота. Недостаточное образование соляной кислоты и пепсина замедляет желудочное пищеварение, при этом активируются процессы брожения и гниения в желудке, увеличивается образование в нем газов и повышается внутрижелудочное давление. Сократительная способность гладкомышечных стенок и тонус кардиального сфинктера при ХГ типа А снижены, поэтому легко определяются гастроэзофагеальные рефлюксные явления, выраженные в различной степени.
Наиболее ранним их проявлением считается неприятный привкус во рту — металлический, горький, кислый, прогорклый. Отрыжка возникает при более выраженной недостаточности кардиального сфинктера и бывает: воздухом, запахом накануне съеденной пищи, запахом тухлых яиц. При «зиянии» кардии появляется срыгивание, постоянное жжение в эпигастрии, за грудиной. Провоцирует появление рефлюкс-обусловленных диспепсических явлений горизонтальное положение больного, работа согнувшись, подъем тяжестей.
Признаки ваготонии у больных хроническим гастритом А (тошнота, гиперсаливация) выражены умеренно. Рвота приносит этим больным облегчение, но спонтанно возникает редко.
Синдром кишечной диспепсии. Обусловлен секреторной недостаточностью желудка и вторичным угнетением секреции поджелудочной железы и кишечника, угнетением холецистокинетического рефлекса. Клинически синдром проявляется ощущениями вздутия, распирания в животе, урчанием, переливанием в кишечнике, мигрирующими болями в околопупочной области, поносами или неустойчивым стулом.
Синдром мальабсорбции. Выраженная секреторная недостаточность желудка и смежных органов может привести к развитию синдрома мальдигестии и мальабсорбции — неполного переваривания и всасывания, которые проявляются похудением, гиповитаминозом, гипопротениемией, анемией, электролитными нарушениями. Гиповитаминоз сопровождается сухостью, шелушением кожи, ломкостью и поперечной исчерченностью ногтей, тусклостью, ломкостью и выпадением волос. Изменяется состояние слизистой облочки рта: развивается хейлит («заеды» в углах рта), разрыхление и повышенная кровоточивость десен, легко возникают парадонтоз, альвеолярная пиорея.
Гипокалиемия приводит к возникновению аритмий тахисистолического типа, повышенной общей утомляемости, парестезиям. Гипокальциемия проявляется симптомами остеодистофии и остеопорозом. Дефицит железа сопровождается железодефицитной анемией.
Синдром ацидизма (кислой диспепсии). Характерен для ХГ типа В, обусловлен регургитацией кислого желудочного содержимого — постоянный кислый привкус во рту, кислая отрыжка, сильная изжога, рвота кислым. Кислая диспепсия сопровождается спастическими запорами, нарастающими по мере увеличения продолжительности задержки стула вздутием живота, тупыми мигрирующими болями.
Демпинг-синдром. Наблюдается изредка. Грубое нарушение запирательной функции привратника («зияние» привратника) с ускоренной эвакуацией химуса из желудка вызывает функциональный демпинг-синдром: приступы общей слабости, головокружение, сонливость, сопровождающиеся бледностью, потливостью, непреодолимым желанием лечь вскоре после обильной еды.
Провоцирующими факторами в обострении хронического гастрита могут быть пищевые погрешности — употребление острой, пряной, жареной, жирной, очень холодной или очень горячей пищи, крепкого кофе, алкоголя. Характер пищевой интолерантности зависит от секреторных нарушений. При пониженной кислотности плохо переносятся щелочные продукты (молоко, сливки) и мясо, при повышенной — углеводсодержащие продукты (картофель, каши, варенье).
Таким образом, по характеру болевых и диспепсических проявлений можно с высокой степенью вероятности предположить наличие определенного клинического варианта ХГ, тип секреторных и моторных нарушений.
3. Проявления вегетативной дисфункции Наблюдаются при обоих вариантах ХГ.
Синдром кардиоваскулярных нарушений. Характеризуется гипотонией, преходящими кардиалгиями, функциональными нарушениями ритма — синусовой брадикардией, реже синусовой тахикардей, единичными желудочковыми экстасистолиями.
Астеноневротический синдром. Проявляется лабильностью настроения, снижением работоспособности, общей слабостью, ипохондрией, разнообразными парестезиями.
Основные клинические варианты хронических гастритов Хронический гастрит типа А характеризуется аутоимунным механизмом развития: в организме образуются антитела к обкладочным клеткам желудка, внутреннему фактору Касла. Ведущим морфологическим проявлением хронического гастрита типа А является прогрессирующая атрофия фундальных желез желудка, поражение слизистой оболочки желудка фундального отдела и тела желудка. Типична секреторная недостаточность вплоть до желудочной ахалии, часто развивается мегалобластная анемия Аддисона—Бирмера.
Компенсаторной реакцией организма на гипосекрецию является гиперплазия гастринпродуцирующих G-клеток антрального отдела и выраженная гипергастринемия. Трофические изменения затрагивают и гладкомышечные элементы — снижается сократительная способность желудка и особенно привратника, наблюдается задержка эвакуации желудочного содержимого.
Низкая кислотность желудка способствует выживанию некоторых грамотрицательных бактерий, вызывающих повышенное газообразование в желудке. Низкая кислотность желудочного сока (соляная кислота обладает онкоцидным действием), преобладание процессов пролиферации клеток слизистой желудка над их дифференциацией (возможно, вследствие гипергастринемии) создает предпосылки для малигнизации.
ХГ типа А развивается, как правило, у людей среднего и пожилого возраста, нередко сочетается с заболеваниями аутоиммунного генеза.
Хронический гастрит типа В большинство специалистов связывают с кампилобактерной инфекцией. Колонизируя слизистую антрального отдела, кампилобактеры вызывают деструкцию пристеночной слизи, повреждение эпителиоцитов и воспалительную инфильтрацию слизистой желудка лейкоцитами, отек. Раздражая нервные окончания, кампилобактеры нередко вызывают гиперсекрецию желудочных желез.
ХГ типа В может быть диффузным или локализоваться в антральных отделах. Антральный гастрит типа В начинается в молодом возрасте, характеризуется повышенным кислотообразованием и усиленной, беспорядочной моторикой желудка, склонностью к спазмам антрума и привратника. Диффузный гастрит типа В является результатом прогрессирования антрального гастрита, воспалительное поражение слизистой трансформируется в атрофический процесс, что приводит к снижению кислотообразования и сократительной способности желудка, поэтому клинические характеристики диффузного хронического гастрита типа В приближаются к таковым при ХГ типа А. Хронический гастрит типа В нередко сочетается с пилороантральными язвами желудка или язвами двенадцатиперстной кишки.
Как специальная форма ХГ некоторыми авторами выделяется ацидопептический гастропилородуоденит, развивающийся у молодых людей и характеризующийся гиперплазией фундальных желез желудка и воспалительными изменениями пилорического отдела. Секреторная активность при ацидопепсическом гастропилородуодените повышена, впоследствии заболевание может трансформироваться в пангастрит или пилородуоденальную язву.
Диагностика хронического гастрита
1. Физикальные данные.
Общее состояние больных ХГ в неосложненных случаях удовлетворительное, питание достаточное или несколько пониженное. Значительные трофические нарушения возникают при декомпенсированных ХГ, в этих же случаях возможны периферические признаки гиповитаминоза — сухость и сниженный тургор кожи, ломкость и поперечная исчерченность ногтей, сухие и тусклые волосы, хейлиты, парадонтозы.
Язык называют «зеркалом желудка», т. к. покровный эпителий языка подвергается таким же дистофическим изменениям, как и эпителий желудка.
Наиболее часто при ХГ определяется обложенность языка белым или желтоватым налетом, который особенно хорошо выражен по утрам, до того, как больной почистит зубы.
При поверхностной пальпации живота определяется умеренная гиперчувствительность эпигастральной области, нередко умеренная болезненность.
Для ХГ типа В зоной гиперчувствительности и болезненности становится пилородуоденальная область. При глубокой пальпации может выявляться опущение нижней границы желудка, особенно при гастрите типа А.
У больных хроническим гастритом В привратник может быть резко спазмирован, утолщен.
Нередко отмечаются признаки вторичных нарушений со стороны кишечника. При спастических запорах, характерных для гиперсекреторных состояний, выявляются уплотнение и болезненность сигмовидной кишки, сегментарное вздутие или уплотнение петель толстого кишечника. Секреторная недостаточность желудка часто сопровождается ахилическими поносами: при аускультации живота выслушиваются усиленные громкие кишечные шумы, пальпаторно петли кишечника чувствительны, урчащие, бурно перестальтируют.
Реже выявляются симптомы вторичною вовлечения в процесс желчевыводящих путей: некоторое увеличение и чувствительность печени, положительные пузырные симптомы.
2. Исследование секреторной функции желудка.
Желудочный сок — бесцветная жидкость с удельным весом 1002—1007, является смесью двух секретов. Кислый секрет, имеющий постоянную концентрацию соляной кислоты 150 ммоль/л, образуется в фундальном отделе слизистой желудка. Щелочной секрет, также имеющий постоянную концентрацию бикарбонатов 45 ммоль/л, синтезируется в пилорическом отделе.
Кислотность двухкомпонентного суммарного желудочного сока зависит от количественного соотношения этих двух секретов. Важнейшими органическими компонентами желудочного сока являются семь типов протеолитических ферментов группы пепсина-1 и пепсина-2-гастриксина, обеспечивающих начальный гидролиз белков при двух оптимальных интервалах рН 1,5—2 и 3,2— 3,5. Непротеолитический фермент лизоцим обеспечивает высокую бактерицидность желудочного сока.
Желудочная секреция регулируется нервными и гуморальными факторами. Гландулоциты желудочных желез имеют раздельные рецепторы для гастрина, гистамина и ацетилхолина, являющихся основными физиологическими регуляторами желудочной секреции.
Главный гуморальный стимулятор желудочной секреции — гормон гастрин, синтезирующийся в G-клетках пилорического отдела желудка. Естественным стимулятором секреции гастрина является растяжение желудка пищей, воздействие на рецепторы G-клеток продуктов начального гидролиза белков, экстрактивных веществ, солей кальция, возбуждение холинергических, адренергических, пептидергических нервных окончаний. Образовавшийся в результате выброса гастрина «гастриновый» сок богат соляной кислотой, но относительно беден пепсином и слизью. Выброс гастрина блокируется резким закислением желудка (рН менее 2) и гормонами двенадцатиперстной кишки — секретином, соматостатином, выделение которых свидетельствует о завершении желудочной фазы пищеварения.
Гистамин может воздействовать и на специфические Н2-рецепторы гландулоцитов и на их гастриновые рецепторы, поэтому «гистаминовый» желудочный сок особенно насыщен соляной кислотой, но содержит мало пепсина.
Наиболее мощным стимулятором желудочной секреции является медиатор парасимпатической нервной системы ацетилхолин, стимулирующий не только кислотопродуцирующие обкладочные клетки, но и главные клетки желудочных желез, образующие пепсин, и мукоидные, добавочные клетки, продуцирующие слизь. «Вагусный» сок наиболее полноценный — содержит в высоких концентрациях и соляную кислоту, и пепсин, и слизистые компоненты. Ацетилхолин влияет сразу на несколько активирующих факторов: непосредственно воздействует на специфические ацетилхолиновые рецепторы секреторных клеток; повышает в них содержание цГМФ и Na/K-АТФазы; увеличивает скорость транспорта и содержание ионов калия и кальция; вызывает высвобождение гистамина.
Все методы исследования желудочной секреции являются динамическими, т.е. характеризуют все три фазы секреторного цикла: натощаковая, базальная и стимулированная.
Зондирование желудка. Наиболее распространенный метод исследования желудочной секреции — зондовый. Тонкий желудочный зонд вводится в желудок таким образом, чтобы его конец находился в области угла желудка.
Аспирация содержимого желудка осуществляется непрерывно с помощью импульсно-вакуумнной установки или ручным методом (шприцем) каждые 15 мин. Назальная и стимулированная секреция исследуется каждая по I часу, при этом собирают по 4 порции за 15-минутные интервалы времени, всего 8 порций, и одна нагощаковая.
Натощаковая секреция отражает интенсивность следовой ночной секреции желудка и в определенной степени реакцию секреторного аппарата на введение зонда или другого измеряющего устройства.
Базальная секреция характеризует межпищеварительную фоновую секрецию, исследуется в течение 1 часа.
Стимулированная секреция отражает потенциальную способность секреторного аппарата желудка функционировать на высоте пищеварения. Для унификации силы стимуляции применяют физиологические активаторы желудочной секреции — гистамин или пентагастрин в стандартных дозах. Для субмаксимальной стимуляции вводят подкожно гистамин 0,008 мг/кг или пентагастрин 6 мкг/кг. Для максимальной стимуляции применяют гистамин в дозе 0,025 мг/кг с предварительным введением 2 мл 2% супрастина для смягчения побочных эффектов.
Секреторный ответ желудка при введении стимуляторов желудочной секреции энтерально, в двенадцатиперстую кишку через зонд, зависит не только от состояния желудка, но и рецепторного аппарата двенадцатиперстной кишки. В качестве «пробных завтраков» используют раствор порошка эуфиллина (7 мг/кг в 300 мл воды) или лимонтар (4 мг/кг в 100 мл теплой воды).
В каждой 15-минутной порции определяется объем (V), титрационная кислотность (ТК) — сумма концентраций водородных ионов Н+ и недиссоциированной на ионы НС1, определяющейся титрованием 0,1 н NaOH в присутствии индикатора фенолового красного, выражается в ммоль/л.
Существуют 6 типов кислотообразования: 1) нормальный; 2) гипореактивный — снижены СКП и МКП; 3) пангипохлоргидрический — снижены БКП, СКП и МКП; 4) гиперреактивный — повышены СКП и МКП; 5) пангиперхлоргидрический — повышены БКП, СКП, МКП; 6) гиперпариетальный — повышена БКП.
При хроническом гастрите типа А наблюдается гипореактивный или пангипохлоргидрический тип желудочной секреции. При хроническом гастрите типа В возможен нормальный, гиперпариетальный, гиперреактивный и пангиперхлоргидрический тип.
Внутрижелудочная рН-метрия. Для изучения кислотообразующей функции желудка может также применяться метод внутрижелудочной рН-метрии с использованием одно- или двухканальных зондов Линара. Датчики могут находиться в желудке длительное время, что позволяет выполнять мониторинговое наблюдение за кислотностью в различных отделах желудка и двенадцатиперстной кишке в базальных условиях и после фармакологической и пищевой стимуляции, объективно характеризовать эффективность лекарственных препаратов.
В антральном отделе, где образуется секрет со щелочной реакцией, рН всегда выше; у здоровых разница уровней рН в теле желудка и антральном отделе составляет 4,0 и более.
3. Исследование моторно-эвакуаторной функции желудка.
Радиометрия желудка. Наиболее информативным методом изучения моторно-эвакуаторной функции желудка является радионуклидный метод. «Пробный завтрак» состоит из 200 г каши с добавлением 2 мл олеиновой кислоты, (печенной I131. Число импульсов на сканограмме желудка сразу после приема пробного завтрака» принимается за 100%. В норме через 15 минут в желудке остается 75-85% радионуклида, через 30 минут — 65-70%, через 60 минут — 45-55%, через 75 минут - 10-15%.
Электрогастрография. Охарактеризовать состояние моторной функции желудка можно с помощью метода электрогастрографии на аппарате «ЭГС-4М». При этом определяют следующие показатели: преобладающая частота желудочных сокращений F = 3 имп/мин; средняя амплитуда желудочных сокращений А = 120—300 мкВ; суммарная мощность биопотенциалов желудка М = 320—925 мкВ/мин.
При атрофических формах хронического гастрита А снижается частота желудочных сокращений, уменьшается их амплитуда, неравномерным становится распределение во времени — гипо- и дискинез желудка. При антральном хроническом гастрите В и ацидопептическом гастродуодените, наоборот, имеет место увеличение преобладающей частоты моторных осцилляции, повышение их амплитуды и суммарной мощности биопотенциалов (гиперкинез), часто распределение неравномерное, ассиметричное (дискинез). Уточнение характера моторно-эвакуаторных нарушений имеет значение не столько для диагностики хронического гастрита, сколько для правильного выбора эффективного индивидуального лечения.
4. Диагностика кампилобактерной инфекции.
Гистологический метод определения кампилобактеров заключается в обработке биоптатов специальными красителями (по Грамму, Гимзе—Романовскому, акридиновым оранжевым, серебросодержащими красителями), при этом бактерии другого характера также окрашиваются. Кампилобактер идентифицируется по характерной изогнутой форме и тесной связи с поверхностью слизистой оболочки желудка.
Высокочувствительным и специфичным (96—99%) является CLO-тест, основанный на определении уреазной активности биоптата слизистой оболочки желудка с помощью специального готового реактива — кампилобактер выделяет большое количество уреазы. Ориентировочный ответ готов уже через 15 минут.
Быстрым неинвазивным методом идентификации активной кампилобактерной инфекции является «дыхательный» тест с мочевиной, меченой углеродом С13.
Кампилобактеры выделяют фермент уреазу, расщепляющую мочевину пищи, — через 30 минут после приема меченой мочевины внутрь у инфицированных больных в выдыхаемом воздухе появляется углерод.
5. Рентгенологическое исследование.
Рентгенодиагностика ХГ с применением рентгеноскопии и рентгенографии желудка затруднена вследствие довольно низкой чувствительности метода, к тому же не существует выраженной корреляции между морфологическими изменениями слизистой оболочки желудка и рентгенологической картиной.
Основными рентгенологическими симптомами XГ являются утолщение складок, гиперсекреция натощак, спастические сокращения желудка и антиперистальтика. Однако у значительного числа больных с хроническими гастритами не определяется данных симптомов. Состояние складок слизистой желудка (макрорельеф) обусловлено в большей степени тонусом мышечного слоя желудка, чем состоянием слизистой оболочки.
Более чувствительной является методика рентгенологического исследования микрорельефа слизистой желудка с использованием увеличивающей аппаратуры. Исследование проводится дважды: и условиях дозированной компрессии (давления на переднюю брюшную стенку) и тугого заполнения желудка с дополнительным пневмоконтрастированием (поддуванием воздуха в желудок). Повторное исследование проводят через 4—5 дней в условиях гипотонии желудка, достигаемой приемом таблетки аэрона под язык. Изучают микрорельеф свода, тела, синуса и антрума с выполнением 4—8 прицельных снимков. При этом получается изображение желудочных полей (ареол) в виде небольших округлых теней на слизистой.
При поверхностном гастрите размер ареол 1—3 мм, распределение их равномерное — четко-гранулярный тип микрорельефа. Гастрит с поражением желез характеризуется «зернистым» рисунком — ареолы достигают размеров (3х5мм). При атрофическом гастрите желудочные поля увеличены, более 5 мм в диаметре, распределение их неравномерное, имеются участки «лысой» слизистой нечетко-гранулярный тип микрорельефа. Сходные тени могут давать эрозии, но они единичны или ограничены по количеству, достигают 8—10 мм, в центре определяется мелкоточечная добавочная тень скопления контрастного вещества в кратере. При болезни Менетрие, характеризующейся избыточным развитием слизистой оболочки желудка, микрорельеф представлен подушкообразными выпячиваниями, образованными очень крупными, широкими и извилистыми складками.
Рентгеноскопия желудка позволяет судить о его моторно-эвакуаторной функции. При «тугом» наполнении желудка водной взвесью сульфата бария у здоровых по контурам тени желудка проходят перистальтические волны и виде циркулярных сужений полости желудка. Опорожнение желудка происходит ритмично, ширина просвета привратника составляет 0,5 см. У здорового человека опорожнение желудка от 200 мл контраста завершается через 1,5—3 часа. Ускоренная эвакуация из желудка бывает при несостоятельности сфинктера выходного отдела («зияние» привратника) или выраженном гиперкинезе желудка, что более характерно для гастрита типа В. Задержка эвакуации наблюдается при гипо- и атонии желудка, гастроптозе, что типично для ХГ типа А.
6. Эндоскопическая диагностика.
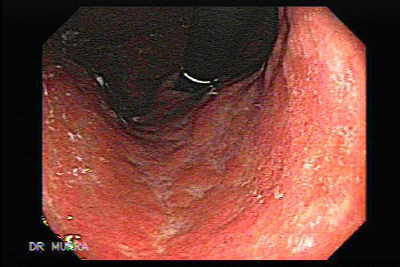
Эндоскопическое исследование желудка (гастрофиброскопия) является наиболее достоверным, информативным и высокочувствительным методом исследования желудка, особенно в сочетании с прицельной гастробиопсией.
В норме слизистая тела желудка розовая, блестящая, хорошо отражает падающий из аппарата свет, складки слизистой имеют толщину 0,5—0,8 см, при инсуффляции воздуха в полость желудка легко расправляются.
Слизистая выходного отдела бледнее, складчатость выражена меньше.
Привратник имеет округлую форму. Луковица двенадцатиперстной кишки средних размеров, слизистая бледно-розовая, иногда с желтоватым оттенком, имеет хорошо выраженный ворсинчатый рисунок.
При поверхностном гастрите определяется повышенная рефлексия света с поверхности слизистой, которая умеренно гиперемирована — диффузно или в виде пятен, отечная, с белой пенистой слизью на стенках желудка и в «слизистом озерке». Возможны подслизистые кровоизлияния, единичные эрозии.
Складки могут быть утолщены, извиты, не полностью расправляться воздухом.
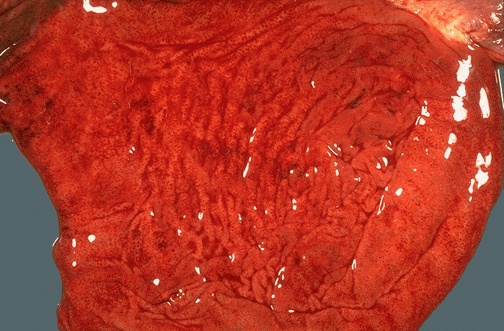
При атрофическом хроническом гастрите слизистая желудка серовато-желтого цвета, тусклая, не отражает свет, истонченная — хорошо видна сосудистая сеть подслизистого слоя. Складки тонкие, встречаются реже.
Гипертрофический гастрит эндоскопически характеризуется большими ригидными деформированными складками, тесно прилежащими друг к другу, фрагментированными, образующими узлы. Слизистая имеет бархатистый вид, нередки эрозии.
Эрозивные поражения слизистой желудка могут наблюдаться на фоне различных форм ХГ, особенно атрофического и гипертрофического, являются полиморфными как по патогенезу, так и по внешним проявлениям.
Основные эндоскопические варианты эрозий:
• большие округлые эрозии диаметром 0,2—0,4 см;
• мелкоточечные эрозии геморрагического типа, диаметром до 1 мм;
• петехиальные эрозии диаметром 1—2 мм;
• эпителиальные поверхностные «неполные» эрозии диаметром 3— 15 мм;
• эрозии типа полиповидных образований, «полные».
Нередко наблюдаются эндоскопические признаки дуоденогастрального рефлюкса — заброс желчи в желудок. Дуоденогастральный рефлюкс может иметь место при различных формах ХГ, но все же несколько чаще наблюдается при повышенной кислотности.
7. Морфологическое исследование.
Гистологическое и цитологическое исследование слизистой желудка позволяет провести окончательный дифференциальный диагноз между хроническим гастритом, язвой и раком желудка, уточнить морфологический тип хронического гастрита, является наиболее информативным методом исследования. Гастроскопический и морфологический диагнозы хронического гастрита совпадают в 80—90% случаев.
Возможно выполнение «слепой» аспирационной биопсии с помощью биопсийных зондов Вуда—Томениуса. Но намного большими диагностическими возможностями отличается метод прицельной гастробиопсии под визуальным контролем через гастрофиброскоп. Для всесторонней характеристики состояния слизистой желудка проводят забор биопсийного материала из антрального отдела, с малой и большой кривизны. Биопсийный материал фиксируют в 10% р-ре нейтрального формалина, окрашивают гематоксилин-эозином.
Морфологическая классификация хронических гастритов (Г. И. Дорофеева, В. М. Успенский, 1984) 1. Поверхностный, или интерстициальный.
2. Хронический гастрит с поражением желез без атрофии.
3. Атрофический гастрит (умеренный, выраженный) с явлениями перестройки по пилорическому или кишечному типу.
4. Атрофически-гиперпластический гастрит.
Поверхностный, или интерстициальный гастрит характеризуется воспалительной клеточной инфильтрацией собственной пластинки слизистой оболочки желудка, в основном плазматическими клетками, в меньших количествах — лимфоцитами, нейтрофилами, эозинофилами, макрофагами, тучными клетками. По соотношению клеточных форм в инфильтрате можно судить о природе воспалительного процесса: преобладание полиморфно-ядерных лейкоцитов характерно для альтернативного генеза воспаления; преобладание плазматических клеток и лимфоцитов типично для аутоиммунных процессов; накопление эозинофилов свидетельствует об аллергогенном воспалении. При длительном течении заболевания присоединяются структурные изменения слизистой — гибель железистого эпителия, нарушение структуры слизи.
Хронический гастрит с поражением желез без атрофии сопровождается дегенеративными, дистрофическими изменениями эпителия желудочных желез.
Атрофический гастрит характеризуется гибелью желудочных желез, уменьшением количества обкладочных и главных клеток, истончением слизистой желудка. Воспалительная инфильтрация может быть выражена в различной степени. При запущенной атрофии слизистой желудка желудочные железы исчезают, подвергаются жировому перерождению, появляются поля фиброза.
Важнейшим проявлением нарушения дифференцировки желудочного эпителия, структурной перестройки слизистой является перестройка (метаплазия) эпителия по пилорическому типу с трансформацией фундальных желез в псевдопилорические или метаплазия по кишечному типу, с появлением участков кишечного эпителия, содержащего бокаловидные клетки. Кишечная метаплазия указывает на тяжесть атрофического процесса, рассматривается как предраковое заболевание.
Атрофически-гипертрофический гастрит сопровождается компенсаторным разрастанием поверхностного эпителия с образованием псевдополипов и утолщением складок слизистой при полной атрофии желез или перестройкой их по пилорическому типу.
Дифференциальный диагноз Дифференциальный диагноз при ХГ проводится с рядом заболеваний органов пищеварения, которые имеют общие диагностические критерии.
Выраженное утолщение складок желудка (при хроническим гастрите Менетрие), стойкая ахлоргидрия и ахилия, длительное наличие хеликобактерной инфекции в слизистой гастродуоденальной зоны обусловливают необходимость исключить рак желудка. Как известно, клинические проявления рака желудка имеют три периода (ранний — начальный, явных клинических проявлений и терминальный). Синдром малых признаков развивается постепенно и проявляется снижением аппетита, неприятным привкусом во рту, часто отрыжкой с тухлым запахом, нерезко выраженным желудочным дискомфортом, слабостью, быстрой утомляемостью, апатией, что является обоснованием для целенаправленного обследования. Во втором периоде отмечается постепенное нарастание интенсивности болевого синдрома без связи с приемом пищи, анорексия, дисфагия, тошнота, рвота, хронические желудочные кровотечения, анемия, похудание, «беспричинная» длительная лихорадка. Пальпаторно отмечается болезненность и ригидность мышц передней брюшной стенки в надчревной области, иногда определяется округлое плотное образование (опухоль), увеличенный лимфатический узел в левой надключичной области (вирховский метастаз) или увеличение печени с неровной поверхностью. В третьем периоде обычно беспокоят сильные боли в животе с локализацией в эпигастральной области, отсутствие аппетита, отвращение к пище, тошнота, рвота, лихорадка, резкая слабость. Наблюдается кахексия, кожные покровы сухие, землистого цвета, развивается асцит. Диагноз подтверждается рентгенологическими, эндоскопическими, лабораторными исследованиями.
При ХГ типа В, а также А+В, протекающих нередко с развитием дуоденитов, ассоциированных с хеликобактерной инфекцией и сопровождающихся язвенноподобными болями, всегда необходимо исключить язвенную болезнь.
Следует учитывать, что при язвенной болезни боли в надчревной области бывают приступообразными с выраженной интенсивностью, характеризуются определенной ритмичностью в течение суток в зависимости от приема пищи (ранние, поздние, голодные, ночные), а также в течение года в зависимости от сезона (весенние, осенние обострения заболевания) и в зависимости от цикличности (периоды обострения и ремиссии). Чаще всего боли сочетаются с отрыжкой (воздухом, пищей, кислым), изжогой (изнуряющей и мучительной), тошнотой и рвотой, приносящей облегчение. Пальпаторно определяется болезненость в эпигастральной области, перкуторно над желудком — положительный симптом Менделя, иногда положительные симптомы Боаса, Опенховского, Певзнера и др. Диагноз подтверждается рентгенологическими (наличие прямых или косвенных признаков пептической язвы желудка или двенадцатиперстной кишки), эндоскопическими, морфологическими, лабораторными исследованиями (желудочной секреции, крови, кала на скрытую кровь).
На фоне ХГ с секреторной недостаточностью нередко развиваются хронические холециститы, которые, однако, могут протекать и самостоятельно.
Клиника хронических холециститов чаще всего проявляется тупыми болями в области правого подреберья, усиливающимися после приема жирной и жареной пищи, сопровождающимися иррадиацией в правое плечо, лопатку и шею. Периодически могут возникать резкие боли (желчные колики), частая отрыжка воздухом, горький или металлический привкус во рту, тошнота, чередование поносов и запоров. При пальпации живота определяется болезненность в области проекции желчного пузыря, положительные симптомы Мюсси—Георгиевского, Грекова—Ортнера, Мерфи—Образцова, Василенко и т. д. При проведении многомоментного фракционного дуоденального зондирования определяют различные виды дискинезии желчного пузыря и желчевыделительных протоков, подтверждающиеся при холецистографии и ультразвуковом исследовании. Эти виды исследований позволяют определить также форму, деформации, размеры желчного пузыря, наличие или отсутствие конкрементов в нем.
При наличии стойких дискинетических расстройств (тошнота, понос) и выраженных болей в животе необходимо также прицельно исключить хронический панкреатит. Клиническая симптоматика ею весьма вариабельна и чаще всего проявляется выраженными болями в левом подреберье и эпигастральной области, диспепсическими явлениями, панкреатическими поносами, похуданием, признаками сахарного диабета. При пальпации живота отмечается болезненность в эпигастральной области, левом подреберье, в точке Дежардена, холедохопанкреатической зоне Шоффара, точке Мейо— Робсона и других зонах. Иногда пальпируется увеличенная и уплотненная поджелудочная железа. В период обострения в крови и в моче повышается содержание амилазы и липазы. В начальном периоде в дуоденальном содержимом концентрация ферментов увеличивается, а в атрофически-склеротический период — снижается. Диагноз подтверждается рентгенологическими и ультразвуковыми исследованиями.
При всех формах ХГ отмечается нарушение стула с наличием поносов или запоров, повышенное газообразование. При этом целесообразно выяснить причину этих симптомов, являются они следствием основного заболевания или хронического воспалительною заболевания тонкой или толстой кишки. Хронические энтериты возникают чаще при наличии пищевой аллергии, гельминтозов, химических отравлений, хронического алкоголизма, радиационного поражения, хронических отравлений, врожденных энзимопатий. Клинически характеризуются болями в животе с локализацией в околопупочной области, здесь же определяется болезненность при пальпации, положительные симптомы Поргеса, Штернберга. Наличие у больных синдромов энтеральной диспепсии, копрологического, а также недостаточности всасывания позволяет поставить клинический диагноз, который подтверждается при лабораторном, рентгенологическом, биохимическом исследованиях.
Развитие хронического колита чаще всего связано с перенесенными кишечными инфекциями, наличием амебиаза, балантидиаза, лямблиоза, гельминтов, патогенных грибов, экзогенной интоксикации, пищевой аллергии, дисбактериоза. Клиника заболевания характеризуется нарушением стула (поносы или запоры), болями в животе с локализацией в боковых или нижних отделах живота, наличием метеоризма. Пальпаторно отмечается болезненность по ходу толстой кишки, около пупка и в подложечной области. Диагноз подтверждается результатами копрологического, рентгенологического, ректороманоскопического, колоноскопического и морфологического исследований.
Особенности течения стадий и форм хронического гастрита
Наиболее типичным является рецидивирующее течение ХГ с наличием фаз обострения и ремиссии. По выраженности клинических проявлений выделяют обострение выраженное и затухающее, ремиссию полную и неполную. Возможно монотонное течение заболевания с отсутствием указанной периодизации. Для характеристики течения ХГ применяют выделение стадий компенсации, субкомпенсации и декомпенсации.
Стадия компенсации диагностируется при изолированном течении ХГ, отсутствии признаков вторичного вовлечения в процесс других органов ЖКТ и значительной секреторной недостаточности.
Стадия субкомпенсации отличается существенным снижением секреторной функции желудка, появлением признаков дисфункции поджелудочной железы, кишечника и т.д.
Стадия декомпенсации характеризуется выраженной секреторной недостаточностью желудка, появлением признаков грубого нарушения пищеварения (мальдигестии) и всасывания (мальабсорбции) — поносами, явлениями гиповитаминоза, похуданием, нарушениями белкового и витаминно-электролитного обменов.
Наиболее часто встречается медленное, но неуклонно прогрессирующее течение хронического гастрита, особенно фундального атрофического ХГ типа А.
Однако при поверхностном ХГ у молодых возможен полный регресс морфологических и клинических признаков заболевания. Нередко хронический гастрит типа В имеет легкое, не прогрессирующее, персистирующее течение.
Геморрагический гастрит проявляется систематическими интенсивными желудочными кровотечениями. Морфологически определяются множественные эрозии. Иногда слизистая оболочка желудка не изменена, но имеется аномалия желудочных сосудов — артериовенозные анастомозы.
Попипозный гастрит диагностируется при наличии в желудке полипов, которые наиболее часто локализованы в антруме, реже в теле желудка. Гистологически выделяют воспалительно-гиперпластические полипы и аденоматозные, последние относят к доброкачественным опухолям. Полипозный гастрит считают предраковым заболеванием, он нередко осложняется кровотечением.
Ригидный антрум-гастрит является результатом длительного прогрессирующего течения хронического гастрита, в результате которого происходит гибель желез желудка, замещение желудочного эпителия кишечным, образующего местами полиповидные разрастания. Мышечный слой антрального отдела склерозируется и резко утолщается — выходной отдел желудка напоминает трубу с ригидными стенками. Желудочная секреция резко снижена, перистальтика антрума практически отсутствует.
Гигантский гипертрофический гастрит (болезнь Менетрие) характеризуется наличием больших, «гигантских» складок слизистой оболочки желудка, рельеф желудка напоминает мозговые извилины. Причины избыточной складчатости различны: компенсаторное разрастание поверхностного эпителия на фоне атрофии желез; истинная гиперплазия слизистой желудка вследствие Гипергастринемии при синдроме Золлингера—Эллисона; фиброзное изменение подслизистого слоя при туберкулезе, актиномикозе. Секреция желудка может быть разной.
Осложнения хронического гастрита
К осложнениям ХГ относятся кровотечения, возникающие вследствие глубокого повреждения патологическим процессом слизистой оболочки желудка, железодефицитная анемия, которая развивается из-за недостатка образования соляной кислоты слизистой желудка, снижения преобразования неактивных ионов железа в активные и, следовательно, нарушения их всасывания в кишечнике, В 12-фолиеводефицитная анемия, развивающаяся вследствие нарушения выработки фактора Кастла и снижения всасывания фолиевой кислоты и цианокобаламина. Гастрогенный колит может осложнить течение основного заболевания из-за нарушения химического состава химуса и раздражения ним слизистой оболочки кишечника. Гипополивитаминоз возникает при тяжелом обширном поражении желудка со значительным нарушением пищеварения. Рак желудка может развиться при длительном течении ХГ, особенно в случаях несоблюдения больными лечебных рекомендаций и диеты.
Как лечить хронический гастрит
Лечение хронического гастрита должно быть комплексным и индивидуальным, соответствующим этиологии и патогенезу заболевания, характеру секреторных и моторных нарушений, стадии, фазе заболевания. Его длительность колеблется от 1 до 3 месяцев. Медикаментозная терапия должна проводиться на фоне соблюдения адекватной диеты, правильного режима питания, отказа от бытовых интоксикаций, соблюдения рационального режима труда и отдыха, исключения стрессовых ситуаций.
Диетическое питание. При выраженном обострении ХГ на несколько дней назначается редуцированная диета №1а, обеспечивающая максимальную механическую и секреторную защиту желудка. Калораж снижен до 2000 ккал — 80г белков, 80г жиров, 200г углеводов. Прием пищи 6 раз в сутки.
Рекомендуют: слизистые супы; нежирное мясо, рыбу — вареные, в виде пюре, суфле; свежеприготовленный протертый творог с молоком, сливками; яйца всмятку, паровые омлеты; жидкие протертые каши — манную, гречневую, рис; кисели и желе из сладких ягод и фруктов; некрепкий чай с молоком, свежие фруктовые и овощные соки, разбавленные водой, отвар шиповника.
При затухании резкого обострения диету расширяют до диеты №16. Калораж 2600 ккал — 90 г белков, 90 г жиров, 350 г углеводов. Прием пищи 6 раз в сутки. Дополнительно к столу 1а разрешают 100 г белых сухарей, протертые молочные каши из овса, гречки, риса, манки; картофельное и морковное пюре, суфле; муссы из сладких ягод, плодов.
При нерезком обострении ХГ с сохраненной или повышенной секрецией назначают диету № 1, сбалансированную по количеству пластических веществ, с достаточным калоражем и удвоенным количеством витаминов. Диета обеспечивает значительное механическое и термическое щажение слизистой желудка, торможение секреторной и двигательной функции желудка. Вариантом является «непротертая» диета № 1. Калораж 3000 ккал — 100 г белков, 100 г жиров, 420 г углеводов за 5—6 приемов. Хлеб допускается пшеничный белый вчерашней выпечки, несдобные булочки, пирожки. Супы на морковном, картофельном отваре, молоке, с протертыми овощами, мясом, крупами паровые и отварные блюда из нежирной говядины, свинины, кур, индейки, языка, печени. Свежий некислый протертый творог и блюда из него, некислый кефир, молоко, сливки. Каши полувязкие и протертые из майки, риса.
Гречки, овсяных хлопьев. Картофель, морковь, свекла, цветная капуста (сваренные и протертые), свежие некислые томаты, укроп. Сладкие ягоды и фрукты протертые, вареные, печеные, в виде пюре, киселей, муссов, желе, самбуков, компотов. Какао на воде, некрепкий чай с молоком, разбавленные соки, отвар шиповника.
Труднее подобрать диету больным с ХГ с секреторной недостаточностью.
Диета №2 обеспечивает умеренное стимулирование секреторной функции желудочно-кишечного тракта, нормализует моторику желудка и кишечника, назначается при невыраженных обострениях. Калораж 3000 ккал — 100 г белков, 100 г жиров, 420 г углеводов за 4—5 приемов. Хлеб пшеничный белый вчерашней выпечки, несдобные булочки, печенье, сухой бисквит. Супы па некрепких обезжиренных мясных или рыбных бульонах, отварах овощей, грибов, с мелко нашинкованными овощами, борщи, щи, рассольники из свежей капусты.
Нежирные сорта мяса, рыбы, птицы (кроме гусей, уток) в отварном, зaпеченом, слегка обжаренном виде. Кисломолочные напитки, свежий творог и блюда из него, твердые неострые сыры. Яйца всмятку, запеченные, жареные, омлеты. Каши на мясном бульоне, кроме кукурузной, перловой, пшенной круп. Овощи — картофель, кабачки, тыква, морковь, свекла, цветная и белокочанная капуста в вареном, тушеном, запеченом виде, свежие томаты, зелень. Спелые фрукты и ягоды очень мягкие или протертые, компоты, кисели, желе, муссы, свежие мандарины, апельсины, арбузы. Чай с лимоном, кофе и какао на воде, соки разбавленные, кроме виноградного.
Постепенно диету расширяют путем «нагрузочных зигзагов» с приближением к диете №15 с удвоенным количеством витаминов.
Лечение гастритов с секреторной недостаточностью
Основной задачей патогенетической терапии является стимуляция физиологической и репаративной регенерации, улучшение метаболических процессов в слизистой оболочке желудка.
1. Стимуляция репаративных процессов.
Эуфиллин назначают по 0,25—0,5 г 2 раза в день за 30 минут до еды, препарат повышает секрецию при умеренной секреторной недостаточности.
Этимизол по 0,1 г трижды в день за 30 минут до еды — повышает содержание АТФ в слизистой желудка, обладает противовоспалительным и противоаллергическим действием.
Леводопа по 0,1 г 2—3 раза в день во время еды — предшественник дофамина, повышает содержание норадреналина в слизистой оболочке желудка, улучшает трофические процессы.
Кокарбоксилаза применяется по 0,05—0,1 г внутримышечно, подкожно один раз в сутки, стимулирует процессы аэробного гликолиза в слизистой желудка.
Липоевая кислота (липамид) по 0,025—0,05 г трижды в день после еды, обеспечивает метаболическую коррекцию в слизистой желудка.
Поливитаминные комплексы способствуют биосинтезу иона водорода в обкладочных клетках. Эффект повышается при совместном назначении препаратов железа или цитохрома С. Применяют никотинамид по 0,025 г трижды в день, рибофлавин по 0,005 г однократно, цитохром С по 0,02 г четыре раза в день за 30 минут до еды в течение 10 дней.
Препараты кальция и калия повышают функциональную активность париетальных клеток.
Кальция глюконат 10% р-р по 10 мл внутримышечно или по 0,5 г трижды в день за 30 минут до еды.
Панангин по 0,5 г трижды в день.
2. Анаболические препараты. Назначают нестероидные анаболические препараты.
Метилурацил по 0,5 г 3—4 раза в день за 30 минут до еды.
Рибоксин по 0,2 г 3—6 раз в день.
Оротат калия по 0,5 г трижды в день.
При отсутствии противопоказаний применяют гормональные белковые анаболики-стераноболы.
Неробол (метандростенолон) по 0,005 г 1—2 раза в день до еды.
Ретаболил по 0,025—0,05 г внутримышечно.
3. Антиоксиданты повышают устойчивость слизистой оболочки желудка к повреждению, стимулируют регенерацию, улучшают регионарный кровоток.
Облепиховое масло по 1 десертной ложке за 30 минут до еды.
Токоферола ацетат по 0,1 г трижды в день.
4. Комплексные препараты. Широко применяют препараты растительного происхождения с комплексным действием — регенеративным, противовоспалительным, спазмолитическим.
Плантаглюцид — препарат из подорожника большого, повышает кислотность, по 1 чайной ложке гранул 2—3 раза в день до еды.
Алантон — препарат из корней девясила, применяют по 0,2 г трижды в день после еды.
Калефлон — извлечение из цветов календулы, назначают по 0,1 г три раза в день после еды.
Глицирам — производное корней солодки, принимают по 0,05 г трижды в день за 30 мин до еды.
Гефарнил — извлечение из сока белокочанной капусты, используют по 0,05 г трижды в день.
5. Обволакивающие препараты. Для местного воздействия на воспалительный процесс при обострении ХГ применяют вяжущие и обволакивающие средства.
Висмута нитрат основной — по 0,5—1,0 г 3—6 раз в день до еды.
Нитрит серебра 0,06% р-р по 1 столовой ложке трижды в день до еды.
6. Заместительная терапия. Обязательной является заместительная терапия секреторной недостаточности желудка.
Пепсидин по 1—2 столовые ложки трижды в день во время еды.
Ацидин-пепсин по 0,2 г трижды в день во время еды.
Абомин по 0,2 г трижды в день во время еды.
Сугаст-2 по 1 столовой ложке трижды в день во время еды.
При декомпенсированных хронических гастритах, осложненных желудочно-панкреатическим или желудочно-кишечным синдромом, назначают полиферментные препараты.
Панкреатин по 0,5 г 3—4 раза в день до еды.
Фестал по 1—2 драже трижды в день во время еды, или панзинорм, панкурмен, дигестал, котазим-форте, мезим-форте, трифермент по 1—2 таблетки трижды в день во время еды.
Солизим, сомилаза, нигедаза — по 1—2 таблетки трижды в день во время еды, предпочтительнее назначать при выраженной липолитической недостаточности.
7. Коррекция нарушений моторики. Для гипоацидных гастритов характерно гиподискинетическое состояние моторики желудка.
Бимарал по 0,01 г трижды до еды — усиливает и нормализует перистальтику и тонус пищеварительного тракта, устраняет тошноту, рвоту, отрыжку, тяжесть в эпигастрии, метеоризм.
Церукал по 0,01 г трижды в день — повышает тонус желудка, усиливает и нормализует его моторику и эвакуацию, предупреждает дуоденогастральный и гастроэзофагеальный рефлюксы, подавляет рвотный рефлекс.
Миохолин по 0,01 г 4 раза в день до еды — стимурирует парасимпатическую систему ЖКТ, устраняет желудочно-пищеводные рефлюксы, изжогу, дисфагию.
Миотропные спазмолитики при гипоацидных гастритах назначаются спорадически, при приступах спастических болей.
При выраженной активности воспалительного процесса и несомненном аутоиммунном механизме заболевания, отсутствии эрозий и геморрагии назначают малые дозы глюкокортикоидов (преднизолона), обладающих выраженным противовоспалительным, антиаллергическим и иммуносупрессивным действием, ускоряющим процессы дифференцировки клеток, — по 0,005 г 3 раза в день в течение 5 дней, по 5 мг дважды в день в течение 5 дней и по 5 мг однократно 5 дней. При этом одновременно назначают стероидные анаболики или кокарбоксилазу и 4—6 ЕД инсулина.
При дисбактериозе кишечника проводят 7-дневный курс лечения эубиотиками (энтеросептол, нитроксолин, интестопан по 2 таблетки трижды вдень) с последующей коррекцией дисбактериоза бифидумбактерином или колибактерином, бификолом, лактобактерином, бактисубтилом.
Лечение гастритов с повышенной и сохраненной секрецией
Лечение хронических гастритов с повышенной и сохраненной секрецией требует решения других задач, прежде всего устранения парасимпатикотонии. Для этого используются центральные холинолитики, обладающие выраженной болеутоляющей активностью, транквилизирующим действием, умеренным антисекреторным и антиспастическим эффектом.
1. Холинолитики.
Спазмолитин по 0,1 г трижды в день после еды.
Апрофен по 0,025 г 2 раза в день.
Арпенал по 0,05 г трижды в день.
Метацин по 0,002 г 2 раза в день или по 1 мл 0,1% р-ра подкожно.
Неопульсан по 0,4 г дважды в день.
Периферические М-холинолитики обладают более выраженным антисекреторным, спазмолитическим действием, угнетают моторику пищеварительного тракта, обладают обезболивающим эффектом. Холинолитики применяются в среднем 2—3 недели.
Платифиллин по 0,005 г дважды и день или 1 мл 0,2% р-ра подкожно.
Атропин по 0,0005 г 2—3 раза в день до еды или I мл 0,1% р-ра подкожно Гастроцепин по 0,025 г дважды в день за 30 минут до еды.
Тропацин но 0,01 г дважды вдень.
Этпенал по I мл 1% р-ра внутримышечно.
2. Миотропныс спазмолитики.
Миотропные спазмолитики устраняют боли спастического генеза, угнетают моторику желудка, не снижая при этом его секрецию.
Папаверин по 0,04 г 3—4 раза в день.
Но-шпа по 0,04 г 3 раза в день или 2 мл 2% р-ра внутримышечно или подкожно.
Бишпан по 0,04 г трижды вдень или 2 мл 2% р-ра внутривенно.
Триошпан по I табл. 2 раза вдень.
Спазмалгон по 1 табл. 3 раза в день или по 5 мл внутримышечно или внутривенно.
Феникаберан по 0,02 г 3—6 раз вдень или 2 мл 0,25% р-ра внутримышечно. Дипрофен по 0,025 2—3 г раза в день.
Галидор по 0,1 г трижды в день или 2 мл 2,5% р-ра внутримышечно или внутривенно.
3. Антикампилобактерная терапия. Обязательным компонентом патогенетической терапии ХГ типа В являются антикампилобактерные препараты Де-нол по 120 мг за 30 минут до завтрака или перед сном.
Метронидазол (трихопол) по 0,25 г 2—3 раза в день.
Полусинтетические пенициллины (ампициллин, оксациллин, амоксициллин) назначают по 0,25—0,5 г 4 раза в день, в течение 10—12 дней
4. Антациды, адсорбенты назначают при повышенной кислотности желудочного сока и явлениях «ацидизма» Алмагель, альмагель А по 1—2 чайной ложке 4 раза в день за 30 минут до еды.
Фосфалюгель по 1—2 пакетика 2—3 раза в день за 30 минут до еды.
Викалин по 1- 2 табл. 3 раза в день после еды.
Викаир по 2 табл. трижды вдень после еды (содержит щелочи и порошок корневища аира).
Новыми направлениями влечении ХГ являются антигастриновыс препараты, подавляющие выделение гастрина и, следовательно, уменьшающие секрецию, — даларгии, аналог лейцин-энкефалина, назначают по 0,001 г дважды в день внутримышечно.
Сукральфат (вентер) стимулирует синтез простагландина Е-2, активирующего слизеобразование и регенерацию слизистой желудка. Препарат применяют по 2 табл. трижды в день за 30 минут до еды.
При эрозивных ХГ с гиперсекрецией назначают солкосерил по 2 мл внутримышечно в течение 2 недель в сочетании с блокатором Н2-рецепторов гистамина циметидином по 0,2 г трижды в течение дня и 0,4 г на ночь перед сном.
В период ремиссии ХГ целесообразно использовать физические метода лечения (диатермия, электротерапия, гидротерапия, грязелечение, теплолечение), а также санаторно-курортное лечение (Березовские минеральные волы Боржоми, Ессентуки и др.).
Для получения более подробной информации пожалуйста пройдите по ссылке
Консультация по поводу лечения методами традиционной восточной медицины (точечный массаж, мануальная терапия, иглоукалывание, фитотерапия, даосская психотерапия и другие немедикаментозные методы лечения) проводится в Центральном районе Санкт-Петербурга (7-10 минут пешком от станции метро «Владимирская/Достоевская»), с 9.00 до 21.00, без обеда и выходных.
Уже давно известно, что наилучший эффект в лечении заболеваний достигается при сочетанном использовании «западных» и «восточных» подходов. Значительно уменьшаются сроки лечения, снижается вероятность рецидива заболевания. Поскольку «восточный» подход кроме техник направленных на лечение основного заболевания большое внимание уделяет «чистке» крови, лимфы, сосудов, путей пищеварения, мыслей и др. – зачастую это даже необходимое условие.
Консультация проводится бесплатно и ни к чему Вас не обязывает. На ней крайне желательны все данные Ваших лабораторных и инструментальных методов исследования за последние 3-5 лет. Потратив всего 30-40 минут Вашего времени вы узнаете об альтернативных методах лечения, узнаете как можно повысить эффективность уже назначенной терапии, и, самое главное, о том, как можно самостоятельно бороться с болезнью. Вы, возможно, удивитесь - как все будет логично построено, а понимание сути и причин – первый шаг к успешному решению проблемы!