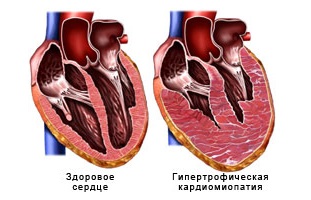
Гипертрофическая кардиомиопатия
 |
 |
 |
Содержание
Гипертрофическая кардиомиопатия (ГКМП)
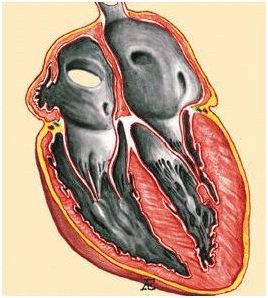
Это первичное поражение миокарда, характеризующееся выраженной гипертрофией миокарда ЛЖ (реже ПЖ), нормальными или уменьшенными размерами полости ЛЖ, значительным нарушением диастолической функции желудочка и частым возникновением нарушений сердечного ритма.
Типы гипертрофической кардиомиопатии:
• преимущественная гипертрофия базальных отделов межжелудочковой перегородки;
• асимметричная гипертрофия МЖП на всем протяжении;
• концентрическая гипертрофия миокарда ЛЖ;
• гипертрофия верхушки сердца.
Различают также обструктивную и необструктивную формы заболевания. Особый интерес представляет обструктивная форма ГКМПс асимметричным (или тотальным) поражением МЖП и обструкцией выносящего тракта (идиопатический субаортальный подклапанный (мышечный) стеноз), которая приводит к наиболее выраженным изменениям внутрисердечной гемодинамики.
Причина гипертрофической кардиомиопатии
В настоящее время установлено, что в основе возникновения ГКМП лежат генетические факторы: аномалии или спонтанные мутации в локусах генов. Генный дефект заключается в изменении последовательности аминокислот. Таким образом, в половине случаев ГКМП носит семейный характер, а наследование аномалий генов происходит по аутосомно-доминантному типу. Выделяют также спорадические формы ГКМП, когда не удается доказать семейный характер заболевания, и его связывают с мутациями генов в результате неблагоприятных факторов среды.
Патогенез гипертрофической кардиомиопатии
При ГКМП наблюдаются следующие изменения внутрисердечной гемодинамики.
1. Выраженная гипертрофия ЛЖ и уменьшение размеров его полости.
2. Диастолическая дисфункция ЛЖ, ведущая к повышению давления в полости ЛП, венах малого круга кровообращения и застою крови в легких.
3. Дилатация ЛП, обусловленная повышением давления наполнения ЛЖ и среднего давления в ЛП.
4. Снижение сердечного выброса при относительно нормальной систолической функции ЛЖ.
5. Относительная коронарная недостаточность.
6. Электрическая негомогенность и нестабильность миокарда желудочков и предсердий, что способствует возникновению аритмий и внезапной сердечной смерти.
7. Динамическая обструкция выносящего тракта ЛЖ (при обструктивной форме ГКМП).
Симптомы гипертрофической кардиомиопатии
Длительное время заболевание протекает бессимптомно. В большинстве случаев первые клинические симптомы заболевания появляются у пациентов в возрасте 30-40 лет.
Наиболее частые жалобы больных: одышка при физической нагрузке и в покое, головокружения, обморочные (синкопальные) состояния, приступы стенокардии, ощущение сердцебиений и перебоев в работе сердца.
В ряде случаев больные не предъявляют жалобы, а единственным проявлением ГКМП является внезапная сердечная смерть.
При осмотре: при развитии сердечной недостаточности можно выявить акроцианоз, набухание шейных вен, отеки на ногах.
Пальпация и перкуссия сердца. Верхушечный толчок в большинстве случаев усилен за счет гипертрофии ЛЖ. Нередко пальпируется так называемый двойной верхушечный толчок, что связано с усиленным сокращением ЛП, а затем ЛЖ. В более редких случаях можно пропальпировать тройной верхушечный толчок, обусловленный наличием усиленного сокращения ЛП, а затем временным прекращением изгнания крови в аорту вследствие полного смыкания передней створки митрального клапана и МЖП, что создает своеобразный «провал» на основной систолической волне верхушечной кардиограммы.
Вдоль левого края грудины может определяться систолическое дрожание.
Границы сердца могут быть несколько смещены влево, «талия» сердца сглажена за счет дилатированного Л П.
Аускультация сердца. Основные тоны сердца часто не изменены, возможно расщепление I тона в связи с несинхронным сокращением левого и правого желудочков.
Акцент 2 тона на легочной артерии появляется при значительном повышении давления в легочной артерии. Часто на верхушке выслушивается пресистолическийритм галопа за счет появления патологического IV тона сердца (усиление сокращения ЛП и высокое КДД в ЛЖ). У части больных отмечается парадоксальное расщепление II тона на аорте.
Систолический шум является основным аускультативным признаком обструктивной ГКМП. Он отражает возникновение динамического градиента давления между ЛЖ и аортой. Шум громкий, грубый, выслушивается обычно вдоль левого края грудины и не проводится на сосуды шеи. Характер шума — нарастающе-убывающий (ромбовидной формы), причем шум обычно отстоит от I тона на значительном расстоянии.
Систолический шум, так же как и сама обструкция выносящего тракта, усиливается при физической нагрузке, снижении АД, уменьшении венозного притока крови к сердцу (например, под действием нитратов). Ослабление систолического шума наблюдается при уменьшении сократимости миокарда (прием бета-адреноблокаторов), повышении АД, а также в горизонтальном положении больного. У некоторых больных систолический шум определяется только после физической нагрузки.
Инструментальные методы исследования Электрокардиография.
1. Признаки гипертрофии ЛЖ.
2. Неспецифические изменения конечной части желудочкового комплекса (депрессия сегмента RS—Т инверсия зубца Т).
3. Признаки электрической перегрузки и гипертрофии предсердия (Р-mitrale).
4. Патологический зубец Q и комплекс QS регистрируются у больных ГКМП, в результате аномального распространения возбуждения по МЖП или другим гипертрофированным отделам ЛЖ или при обширных участках фиброзной ткани в МЖП, передней или задней стенках ЛЖ.
5. Наджелудочковые и желудочковые аритмии.
Рентгенография.
• Выбухание левой границы сердца в прямой проекции за счет гипертрофии ЛЖ.
• Увеличение дуги Л П вследствие его гипертрофии.
• Уменьшение аорты.
• Признаки умеренной венозной легочной гипертензии.
Суточное мониторирование ЭКГ по Холтеру: изменения выявляются в 80% случаев. Часто регистрируются желудочковые аритмии высоких градаций, которые являются предвестником фибрилляции желудочков и внезапной сердечной смертности. При верхушечной локализации гипертрофии в левых грудных отведениях может регистрироваться выраженная депрессия сегмента RS—Т.
Эхокардиография.
Эхокардиографическое исследование является основным методом, позволяющим верифицировать диагноз ГКМП. Наибольший интерес представляет ультразвуковая диагностика обструктивной формы ГКМП с асимметричной гипертрофией МЖП и обструкцией выносящего тракта ЛЖ. Эхо кардиографическими признаками этой формы ГКМП являются следующие:
1. Непропорциональное, резко выраженное утолщение межжелудочковой перегородки и ограничение ее подвижности. Считают, что для асимметричной ГКМП характерно отношение толщины МЖП к толщине свободной стенки ЛЖ 1,3 и больше.
2. Уменьшение полости ЛЖ и расширение ЛП.
3. Систолическое смещение митрального клапана кпереди в систоле и закрытие аортального клапана в середине систолы при наличии градиентов давления.
4. Диастолическая дисфункция миокарда левого желудочка.
Эндомиокардиалъная биопсия: при данном исследовании выявляют следующие признаки:
• распространенная гипертрофия и дистрофия кардиомиоцитов;
• крупные ядра кардиомиоцитов неправильной формы, окружены светлым перинуклеарным «нимбом»;
• дезориентированное хаотичное расположение кардиомиоцитов;
• фиброз миокарда в виде диффузного или очагового развития соединительной ткани в сердечной мышце, причем во многих случаях с образованием обширных и даже трансмуральных рубцовых полей;
• утолщение стенок мелких коронарных артерий за счет гипертрофии гладкомышечных клеток и увеличения содержания фиброзной ткани в сосудистой стенке.
Магнитно-резонансная томография. Является наиболее точным методом исследования и позволяет выявлять: симметричную концентрическую гипертрофию миокарда левого желудочка, а при асимметричной гипертрофической кардиомиопатии - гипертрофию отдельных участков левого желудочка (межжелудочковой перегородки, вер1 хушки сердца, мезовентрикулярньгх отделов ЛЖ).
Катетеризация полостей сердца.
Характерные особенности при ГКМП:
• повышение конечного диастолического давления в левом желудочке, левом предсердии, легочных венах, легочной артерии;
• нарушение диастолического расслабления правого желудочка;
• обнаруживается градиент систолического давления между полостью Л Ж и выносящим трактом.
Лечение гипертрофической кардиомиопатии
1. Режим: больным ГКМП, особенно с обструктивной формой заболевания, рекомендуют избегать значительных физических нагрузок, которые сопровождаются тахикардией, еще большим ухудшением диастолического наполнения ЛЖ и возрастанием внутрижелудочкового градиента давления в выносящем тракте ЛЖ.
2. Медикаментозное лечение: основу медикаментозной терапии больных ГКМП составляют бета-адреноблокаторы. Свойства бета-блокаторов: уменьшают ЧСС, удлиняют диастолу и способствуют некоторому улучшению диастолического наполнения ЛЖ (в результате снижается давление в ЛП и венах малого круга кровообращения и уменьшаются застойные явления в легких), у больных с обструктивной формой ГКМП отрицательное инотропное действие бета-адреноблокаторов снижает скорость сокращения ЛЖ и тем самым уменьшает внутрижелудочковый градиент давления, кроме того, они способны предупреждать возникновение наджелудочковых аритмий и снижать риск возникновения желудочковых аритмий высоких градаций и внезапной смерти.
Клиническая эффективность бета-адреноблокаторов выражается в уменьшении головокружений, обмороков и одышки. Обычно применяют неселективные или бета-селективные адреноблокаторы без внутренней симпатомиметической активности. Дозы этих препаратов подбирают строго индивидуально, стараясь не допускать нежелательного снижения АД, что может способствовать увеличению внутрижелудочкового градиента давления. Например, суточная доза пропранолола составляет от 80 мг до 280 мг в сутки и выше.
При недостаточной эффективности бета-адреноблокаторов возможно назначение верапамила, также обладающего отрицательным хронотропным и инотропным действием. Однако его применение больным ГКМП требует особой осторожности, так как во многих случаях высокие вазодилатирующие свойства этого препарата, способствующие снижению АД, могут усугубить признаки обструкции и ухудшить диастолическое наполнение ЛЖ. Так, описаны случаи возникновения отека легких у больных ГКМП на фоне лечения верапамилом.
Попытки использовать для лечения больных ГКМ ингибиторы АПФ оказались пока безуспешными.
При возникновении мерцательной аритмии, наряду с а-адреноблокаторами, целесообразно назначить антикоагулянты непрямого действия (варфарин).
При обструктивной форме ГКМП противопоказано применение:
• нитратов (уменьшение преднагрузки);
• сердечных гликозидов и других инотропных средств (увеличение скорости изгнания крови в аорту и присасывающего эффекта Вентури);
• блокаторов медленных кальциевых каналов дигидропиридинового ряда (снижение постнагрузки).
3. Хирургический метод лечения используют обычно в тяжелых случаях заболевания. При обструктивной ГКМП с выраженной гипертрофией МЖП и высоком градиенте давления показана операция миотомии—миоэктомии. Она заключается в резекции небольшого участка проксимальной части МЖП. Операция обычно устраняет признаки обструкции выносящего тракта (прекращаются обмороки), хотя сохраняются другие проявления ГКМП (стенокардия, одышка и др.).
В последнее время для устранения обструкции выносящего тракта ЛЖ, обусловленного систолическим смыканием передней створки митрального клапана и МЖП, производят протезирование митрального клапана. Эта операция также оказывается эффективной и позволяет полностью устранить обструкцию выносящего тракта ЛЖ.
Наконец, для лечения больных обструктивной формой ГКМП иногда имплантируют постоянный двухкамерный ЭКС, работающий в режиме ББО. При локализации внутрижелудочкового стимулирующего электрода в области верхушки изменяется последовательность возбуждения и, соответственно, сокращения, а именно: вначале сокращается верхушка, свободная стенка ЛЖ и только в последнюю очередь — 6азальные отделы МЖП. Такая последовательность сокращения сердца позволяет уменьшать признаки обструкции выносящего тракта.
Прогноз: достаточно серьезен в связи с тем, что высока частота внезапной сердечной смерти. Основные предикторы внезапной сердечной смерти:
• молодой возраст больного;
• случаи внезапной сердечной смерти среди родственников;
• наличие у больного пароксизмов желудочковой тахикардии.
Консультация по поводу лечения методами традиционной восточной медицины (точечный массаж, мануальная терапия, иглоукалывание, фитотерапия, даосская психотерапия и другие немедикаментозные методы лечения) проводится в Центральном районе Санкт-Петербурга (7-10 минут пешком от станции метро «Владимирская/Достоевская»), с 9.00 до 21.00, без обеда и выходных.
Уже давно известно, что наилучший эффект в лечении заболеваний достигается при сочетанном использовании «западных» и «восточных» подходов. Значительно уменьшаются сроки лечения, снижается вероятность рецидива заболевания. Поскольку «восточный» подход кроме техник направленных на лечение основного заболевания большое внимание уделяет «чистке» крови, лимфы, сосудов, путей пищеварения, мыслей и др. – зачастую это даже необходимое условие.
Консультация проводится бесплатно и ни к чему Вас не обязывает. На ней крайне желательны все данные Ваших лабораторных и инструментальных методов исследования за последние 3-5 лет. Потратив всего 30-40 минут Вашего времени вы узнаете об альтернативных методах лечения, узнаете как можно повысить эффективность уже назначенной терапии, и, самое главное, о том, как можно самостоятельно бороться с болезнью. Вы, возможно, удивитесь - как все будет логично построено, а понимание сути и причин – первый шаг к успешному решению проблемы!